Ngộ độc có thể là do nuốt, hít, chạm hoặc tiêm các loại thực phẩm, thuốc, hóa chất, nọc độc và khí độc. Ngộ độc thuốc, hóa chất, ngộ độc thức ăn hay bất kỳ dạng ngộ độc nào khác đều có nguy cơ gây tổn thương các cơ quan và thậm chí khiến nạn nhân tử vong.
1. TRIỆU CHỨNG
Nhìn chung triệu chứng thường bao gồm:
- Tiêu chảy.
- Buồn nôn.
- Đau bụng.
- Nôn ói (đôi khi).
- Mất nước (đôi khi).
- Rối loạn tim mạch (đôi khi).
- Rối loạn thần kinh (đôi khi).

Khi bị mất nước nặng, bạn có thể cảm thấy:
- Chóng mặt hoặc muốn xỉu, đặc biệt khi đứng dậy.
- Tim đập nhanh.
Khả năng ngộ độc tùy thuộc vào tác nhân gây bệnh, liều lượng ngấm vào cơ thể, tuổi tác và sức khỏe của bạn.
2. SƠ CỨU NGỘ ĐỘC THỰC PHẨM
Triệu chứng cụ thể của ngộ độc thực phẩm tuỳ thuộc vào từng nguyên nhân sau:
- Nếu nguyên nhân do vi sinh vật (vi khuẩn, virus) hoặc độc tố từ vi sinh vật (độc tố vi khuẩn tiết ra): Người bệnh thường chỉ biểu hiện bệnh ở đường tiêu hoá (như đau bụng, nôn, tiêu chảy), có thể kèm theo các biểu hiện của mất nước (như khát nước, khô môi), nhiễm trùng (thường là sốt, vã mồ hôi).
- Nếu nguyên nhân do thực phẩm nhiễm hóa chất, không có chất độc tự nhiên: Bệnh nhân có biểu hiện phức tạp, không chỉ ở đường tiêu hoá mà cả ở các cơ quan khác, ví dụ như hệ thần kinh (đau đầu, chóng mặt), tim mạch (nhịp tim nhanh, trụy mạch).
- Nếu nguyên nhân do chính các loại thực phẩm này vốn đã có độc tố: Bệnh xuất hiện ngay sau khi ăn các loại thực phẩm nhất định mà trong tự nhiên được biết là có thể có chứa độc tố, ví dụ như sắn, măng, cá nóc, cóc,…
Ngộ độc thực phẩm sẽ rất nguy hiểm nếu bệnh nhân có các dấu hiệu nặng ở đường tiêu hoá, bị mất nước, nhiễm trùng, hoặc xuất hiện thêm các triệu chứng:
- Rối loạn thần kinh: Đặc biệt là nhìn mờ, nhìn đôi, nói khó, giọng nói ngọng, tê liệt cơ, co giật, đau đầu, chóng mặt.
- Rối loạn tim mạch: Tụt huyết áp, loạn nhịp tim, khó thở.

- Có lẫn máu hoặc chất nhầy trong phân, tiểu ít, đau ở các vị trí khác ngoài bụng (như đau ngực, cổ, hàm, họng).
- Sức đề kháng của cơ thể kém: Nhất là ở các đối tượng trẻ em dưới 2 tuổi, người cao tuổi, người đang dùng các thuốc gây ức chế miễn dịch (thường dùng trong bệnh về khớp, ung thư, dị ứng), người bị suy dinh dưỡng, mắc bệnh dạ dày tá tràng, bệnh gan, rối loạn sắc tố.
Thông thường, ngộ độc thực phẩm triệu chứng cấp tính sẽ xuất hiện chỉ sau vài phút, vài giờ hoặc trong vòng 1 – 2 ngày sau khi nhiễm độc từ thức ăn. Ngộ độc thực phẩm dạng nặng có thể dẫn đến tử vong, nhẹ cũng gây mệt mỏi, suy kiệt cả về thể chất và tinh thần cho người mắc bệnh vì vậy cần nắm rõ các bước sơ cứu sau:
2.1. Đào thải chất độc và cho người bệnh uống nhiều chất lỏng.
Có thể pha một cốc nước muối loãng cho người bệnh uống và tiến hành kích thích để người bị ngộ độc nôn ra những thức ăn trong dạ dày nhằm hạn chế độc tố ngấm vào cơ thể. Có thể kích thích bằng phương pháp cơ học vào cổ họng bằng cách dùng ngón tay chặn xuống lưỡi cho đến khi nôn ra được.
2.2. Gây nôn
Khi tiến hành gây nôn cho người bệnh nằm nghiêng, kê cao đầu để chất nôn không bị trào ngược vào phổi. Nên cho người bệnh nôn ra được càng nhiều thức ăn càng tốt. Có thể rửa sạch tay rồi đặt vào lưỡi người bệnh để kích thích gây nôn.

2.3. Cho uống Orezol
Khi người bệnh đã nôn được, để cho người bệnh nằm nghỉ, sau đó hòa một gói orezol với nước hoặc pha nước muối đường cho người bệnh uống để bù và chống mất nước, đồng thời giúp trung hòa chất độc trong cơ thể người bệnh giúp hạn chế tác hại mà độc tố mang lại. Nếu không có sẵn Orezo có thể pha nước muối đường với tỉ lệ 1/2 thìa cà phê muối, bốn thìa cà phê đường với một lít nước.

2.4. Đặt người bệnh nằm ngửa, đầu thấp
Nếu có biểu hiện nghẹt thở nên kéo lưỡi người bệnh ra ngoài để tránh lưỡi bị thụt vào gây ngạt.
2.5. Theo dõi nhịp tim
Thường xuyên theo dõi nhịp đập của tim bệnh nhân, để có thể hô hấp kịp thời khi cần thiết.
Xem thêm : Hướng dẫn kỹ thuật hô hấp nhân tạo cho người lớn và trẻ nhỏ
2.6. Đưa đến cơ sở y tế
Sau khi cho bệnh nhân nôn ra và cho uống nước, nên đưa bệnh nhân đến các cơ sở y tế gần nhất để được cấp cứu và điều trị kịp thời. Đối với các trường hợp biều hiện bệnh nặng cần gọi ngay cấp cứu khi sơ cứu các bước trên.
Trường hợp có nhiều người cùng bị ngộ độc thực phẩm: Cần thông báo đến cơ sở y tế gần nhất, cơ quan y tế dự phòng hoặc chính quyền địa phương nơi xảy ra vụ việc để các cơ sở y tế có thể kịp thời chuẩn bị đầy đủ nhân lực để đối phó trong trường hợp ngộ độc thực phẩm xảy ra hàng loạt, các cơ quan chức năng có thể kịp thời thông báo và ngăn chặn ngộ độc tiếp diễn.
Lưu ý: Giữ lại mẫu thực phẩm nghi ngờ, bao gồm cả thông tin về nhãn mác, thậm chí là bệnh phẩm nôn ra từ người bệnh để giúp cho việc xác định nguyên nhân gây ra ngộ độc và hỗ trợ quá trình điều trị diễn ra nhanh chóng và hiệu quả.
Tham khảo thêm: Những thực phẩm gây độc bạn nên biết
3. SƠ CỨU NGỘ ĐỘC HÓA CHẤT

Người bị ngộ độc hóa chất thường có triệu chứng nôn, khó thở và buồn ngủ
Các dấu hiệu ngộ độc hóa chất phổ biến là:
- Bỏng hoặc tấy đỏ quanh miệng và môi;
- Hơi thở có mùi của hóa chất, chẳng hạn như mùi xăng hoặc mùi sơn nhẹ;
- Nôn, khó thở và buồn ngủ;
- Lú lẫn hoặc thay đổi trạng thái tinh thần.
Những biểu hiện trên thường dễ bị nhầm lẫn với các tình trạng khác, chẳng hạn như co giật, nhiễm độc rượu, đột quỵ hay phản ứng với insulin. Do đó nếu nghi ngờ một người bị ngộ độc, cần tìm kiếm thêm những manh mối liên quan để xác định. Ví dụ như ngộ độc thuốc sẽ có chai hoặc gói thuốc rỗng, thuốc vương vãi rải rác, hoặc vết bỏng, vết bẩn và mùi hôi trên người nạn nhân hay khu vực xung quanh. Khi một đứa trẻ có những dấu hiệu kể trên, nên cân nhắc đến khả năng có thể bé đã ăn phải miếng dán giảm đau hoặc vô tình nuốt pin cúc áo.
3.1. Các bước sơ cứu khi bị ngộ độc hóa chất

Bắt đầu hô hấp nhân tạo nếu người bị ngộ độc không có dấu hiệu của sự sống
Trong khi chờ sự trợ giúp y tế, với từng trường hợp ngộ độc có thể thực hiện các bước sơ cứu khi bị ngộ độc như sau:
- Trường hợp nuốt phải chất độc: Loại bỏ tất cả tạp chất còn sót lại trong miệng của nạn nhân và ngoáy họng để gây nôn. Nếu nghi ngờ chất độc là chất tẩy rửa gia dụng hoặc một số loại hóa chất khác, cần đọc thông tin trên nhãn của bao bì và làm theo hướng dẫn xử trí ngộ độc do tai nạn nếu có;
- Trường hợp chất độc trên da: Cởi bỏ quần hoặc áo đã bị dính chất độc bằng găng tay. Rửa sạch da trong vòng 15 – 20 phút dưới vòi nước chảy;
- Trường hợp chất độc trong mắt: Nhẹ nhàng rửa mắt bằng nước mát hoặc nước ấm trong ít nhất 15 phút hoặc cho đến khi có sự giúp đỡ từ các nhân viên y tế;
- Trường hợp hít phải chất độc: Đưa nạn nhân vào nơi có không khí trong lành càng sớm càng tốt.
- Nghiêng đầu nạn nhân sang một bên nếu có nôn để tránh nghẹn;
- Bắt đầu hô hấp nhân tạo nếu người bị ngộ độc không có dấu hiệu của sự sống, chẳng hạn như cử động, thở hoặc ho.
- Gọi cho bệnh viện hoặc trung tâm kiểm soát chất độc trong khu vực để được hướng dẫn thêm;
- Mang chai, gói thuốc hoặc bao bì có nhãn và tất cả thông tin có liên quan đến chất độc để gửi cho đội cứu thương cùng với nạn nhân.
Trong quá trình xử trí ngộ độc, cần dựa vào những triệu chứng và độ tuổi của người bệnh, cũng như loại chất gây ngộ độc và mức độ nhiễm độc để tiến hành chính xác các bước sơ cứu khi bị ngộ độc
3.2. Liên hệ và đưa nạn nhân đến cơ sở y tế gần nhất

Ngộ độc hóa chất thường có diễn tiến nhanh và nguy hiểm hơn các loại ngộ độc khác vì vậy cần gọi ngay số khẩn cấp 115 cho bệnh viện để được hướng dẫn thêm khi nạn nhân có dấu hiệu:
- Buồn ngủ hay bất tỉnh;
- Khó thở hoặc ngừng thở;
- Không kiểm soát được bồn chồn hoặc kích động;
- Bị co giật;
- Phát hiện nạn nhân đã cố ý hoặc vô tình uống thuốc hoặc dùng bất kỳ loại hóa chất nào khác quá liều.
Cần nắm rõ các triệu chứng, độ tuổi, cân nặng của nạn nhân, cũng như tất cả các thông tin nào có được về chất độc và các loại thuốc khác mà họ đang dùng để sẵn sàng trình bày cho bác sĩ.
Cố gắng xác định liều lượng và thời gian nạn nhân tiếp xúc với chất độc. Nếu có thể, nên mang theo bao bì của loại thuốc hoặc hóa chất nghi ngờ để cung cấp thêm thông tin cho nhân viên y tế ở trung tâm kiểm soát chất độc.
Ngoài ra, nên liên lạc với trung tâm kiểm soát phòng chống độc gần nhất trong tình huống người bệnh ổn định và không có triệu chứng, hoặc liên hệ để chuẩn bị chuyển người bệnh đi cấp cứu tại cơ sở y tế địa phương.
3.3 Xử lý khi bị ngộ độc Phospho hữu cơ, thuốc trừ sâu:
4 loại phospho hữu cơ đã và đang được sử dụng phổ biến ở nước ta là:
– Thiophốt (Parathion) màu vàng, mùi tỏi, dạng nhũ tương.
– Vôfatốc (methyl parathion) màu nâu thẫm (dạng nhũ tương) hoặc màu đỏ tươi (dạng bột) mùi cỏ thối.
– Dipterec dạng tinh thể, màu trắng.
– DDVP (dichloro diphenyl vinyl phosphat) màu vàng nhạt.
Phospho hữu cơ xâm nhập vào cơ thể qua đường hô hấp, da, niêm mạc (nhất là mắt) và chủ yếu là đường tiêu hóa (do bàn tay dính thuốc, ǎn uống nhầm, tự tử, đầu độc…).

Triệu chứng ngộ độc phospho hữu cơ: có 2 nhóm triệu chứng chính
– Giống muscarin: kích thích hệ thần kinh phó giao cảm, gây:
- Co đồng tử (có khi co nhỏ như đầu đinh,
- Tǎng tiết (vã mồ hôi, nhiều nước bọt),
- Tǎng co bóp ruột: đau bụng, nôn mửa,
- Co thắt phế quản: tím tái, phù phổi, có thể liệt hô hấp,
- Hạ huyết áp.
– Giống nicotin: kích thích các hạch thần kinh thực vật và hệ thần kinh trung ương.
- Giật cơ, co cơ: co giật mi mắt, cơ mặt, rút lưỡi, co cứng toàn thân…
- Rối loạn phối hợp vận động…
- Hoa mắt, chóng mặt, run, nói khó, nhìn lóa, nặng thì hôn mê.
Thường thì chẩn đoán không khó, nếu là vô tình bị ngộ độc, thì triệu chứng quan trọng và khá đặc trưng là đồng tử co nhỏ, vã mồ hôi và nước bọt tiết nhiều…
Xử trí: phải rất khẩn trương, sớm phút nào lợi phút ấy.
- Nếu uống phải: bệnh nhân còn tỉnh thì ngoáy họng gây nôn, đồng thời cho uống nhiều nước để hòa loãng chất độc rồi đưa ngay tới bênh viện. Trường hợp không thể đưa tới bệnh viện vì lý do bất khả kháng nào đó thì phải tiến hành rửa dạ dày trước 6 giờ bị trúng độc. Để rửa dạ dày, mỗi người cần từ 10-20 cốc nước bình thường (10-20 lít nước). Sau khi uống liên tục 2-3 cốc, nước sẽ trào ra hoặc phải nhấn vào phần lưỡi gần vòm họng để gây nôn. Bạn cần lặp lại nhiều lần trước khi nước trở nên trong suốt (đun ấm nước nếu trời rét). Hòa vào mỗi lít nước 1 thìa cà phê muối và 1 thìa to (20g) than hoạt tính. Sau khi rửa, cho vào dạ dày 200ml dầu parafin cho người lớn và 3ml/kg theo thể trọng cho trẻ em (nếu có).

Chú ý: Không tự tiến hành rửa dạ dày nếu người bệnh đang trong trạng thái bất tỉnh. Tốt nhất nên liên hệ cơ sở y tế, bệnh viện, trung tâm kiểm soát phòng chống độc để xử lý
- Nếu hấp thụ qua da: bỏ hết quần áo bị nhiễm và rửa da bằng nước và xà phòng.
- Nếu nhiễm vào mắt: rửa mắt bằng nước trong 10′.
Tất cả các trường hợp đều cần được đưa ngay tới bệnh viện để kiểm tra và điều trị kịp thời (sau khi đã được sơ cứu đúng cách).
3.4 Lưu ý
Để ngăn ngừa ngộ độc thuốc hoặc ngộ độc thức ăn, đặc biệt là ở trẻ nhỏ, phụ huynh cần lưu ý thận trọng với các sản phẩm và vật dụng khuyến cáo để xa tầm tay trẻ em. Một số lưu ý bao gồm:
- Để xa các vật nguy hiểm, hóa chất độc hại khỏi tầm tay trẻ em:
Trẻ em thuộc nhóm rất dễ bị tổn thương khi bị ngộ độc nên cần đề phòng cẩn thận các vật dụng, hóa chất có thể gây nguy hại đến trẻ.
- Pin cúc áo:

Đây là loại pin tròn, nhỏ có dạng nút được sử dụng trong đồng hồ và các thiết bị điện tử khác, chúng đặc biệt nguy hiểm với trẻ nhỏ. Một cục pin bị kẹt trong thực quản có thể gây bỏng nặng chỉ trong vòng 2 giờ.
Nếu nghi ngờ một đứa trẻ đã nuốt phải loại pin này, cần lập tức đưa bé đi bệnh viện chụp X-quang khẩn cấp để xác định vị trí của dị vật. Các biện pháp loại bỏ chuyên môn sẽ được tiến hành nếu pin nằm trong thực quản. Trong trường hợp pin đã đi vào dạ dày, thải dị vật qua đường ruột thường sẽ an toàn hơn.
- Miếng cao dán:
Nếu phát hiện trẻ đang cầm một miếng dán giảm đau, lập tức lấy lại và kiểm tra cẩn thận da của bé, gỡ miếng dán nếu chúng dính vào cơ thể bé. Ngoài ra cũng nên kiểm tra vòm miệng để tránh bị mắc kẹt do trẻ đã mút miếng dán.
4. SƠ CỨU NGỘ ĐỘC RƯỢU
Biểu hiện của ngộ độc rượu có pha cồn Methanol giống hệt biểu hiện của say rượu như loạng choạng, hoa mắt… nên rất khó phân biệt.
Theo các bác sĩ, chúng ta có thể dựa vào những dấu hiệu dưới để nhận biết và phân biệt giữa say rượu và ngộ độc rượu, từ đó có cách xử lý kịp thời.
Người bị ngộ độc rượu sẽ rơi vào tình trạng tím tái, hôn mê…
Triệu chứng say rượu
- Chếnh choáng.
- Nói líu lưỡi.
- Phối hợp cơ thể kém.
- Mất thăng bằng.
- Buồn nôn, nôn.

Biểu hiện ngộ độc rượu
Chậm nhất sau 24 giờ sau khi uống rượu pha cồn Methanol, nạn nhân sẽ xuất hiện các triệu chứng của ngộ độc rượu như sau:
- Bất tỉnh.
- Co giật.
- Tê, yếu chân tay hoặc một bên mặt.
- Nói ngọng dù đã tỉnh táo.
- Thở khò khè, yếu, nhịp thở không đều, thở chậm, có thể hít sâu và nhịp thở nhanh.
- Ho yếu, ứ đọng đờm rãi ở miệng, họng.
- Da, môi, móng tay tím tái, lạnh.
- Đại tiện, tiểu tiện ra quần.
- Rối loạn cảm nhận về màu sắc.
- Nhìn mờ, không rõ ràng.
- Chướng bụng, đau bụng.
- Mệt, nôn nhiều.
Cách sơ cứu nạn nhân bị ngộ độc rượu
Khi thấy có người uống rượu có biểu hiện ngộ độc rượu, chúng ta nhanh chóng tiến hành các bước sơ cấp cứu tại chỗ cho nạn nhân để tránh những hậu quả đáng tiếc xảy ra.
- Kêu gối cho nạn nhân nằm, đầu và vai cao hơn.
- Nếu nạn nhân bất tỉnh kèm theo hiện tượng ứ đọng đờm rãi, thở khò khè cần cho nằm nghiêng một bên và tìm cách gây nôn, xát mạnh hai bên má.
- Nếu thời tiết lạnh cần ủ ấm cho bệnh nhân.
- Không để bệnh nhân ngủ li bì suốt ngày hoặc đêm. Cách vài giờ phải đánh thức bệnh nhân dậy. Cho ăn cháo loãng để tránh hạ đường huyết nếu bệnh nhân tỉnh và có thể ăn uống.
- Uống nhiều nước ấm để không bị mất nước. Có thể cho bệnh nhân uống các loại nước có tác dụng giải rượu nhẹ như nước gừng tươi, nước cà chua…
- Nếu lay gọi người bệnh không tỉnh, ứ đọng đờm rãi nhiều, thở sâu, thở nhanh thậm chí co giật… hoặc có tỉnh dậy nhưng đau đầu, chóng mặt, sợ ánh sáng, vã mồ hôi, chân tay lạnh, da xanh tái, mờ hoặc mất hẳn thị lực… cần giữ bệnh nhân ở tư thế cao đầu, nằm nghiêng an toàn và nhanh chóng gọi xe cấp cứu chuyển bệnh nhân tới các cơ sở y tế hoặc bệnh viện.
- Không cho nạn nhân uống thuốc các loại thuốc chống nôn, thuốc giảm đau…
Cách phòng tránh ngộ độc rượu
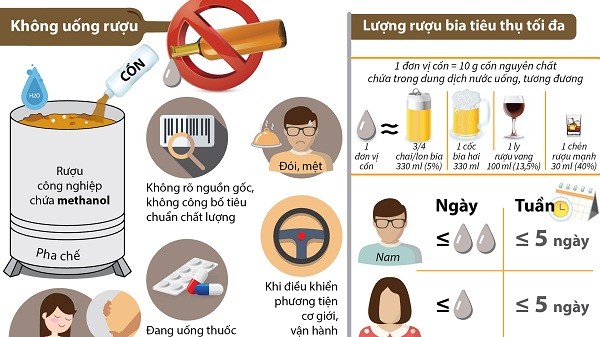
- Không uống rượu nồng độ từ 30 độ trở lên vượt quá 30ml/người/ngày. Nên kết hợp vừa ăn vừa uống.
- Không ngâm rượu với lá, rễ cây, phủ tạng động vật không rõ độc tính hay ngâm bằng kinh nghiệm cá nhân để uống.
- Không uống rượu không có nguồn gốc, rượu không công bố tiêu chuẩn chất lượng, đang uống thuốc điều trị, khi đang đói hoặc mệt.
- Trẻ em dưới 16 tuổi không được uống rượu bia.
- Mỗi người nên chủ động không tiếp nhận rượu, bia vào cơ thể, tránh rơi vào tình trạng say rượu, ngộ độc rượu để đảm bảo an toàn sức khỏe của chính mình.
5. SƠ CỨU NGỘ ĐỘC NẤM

Biểu hiện ngộ độc nấm gồm có biểu hiện sớm và muộn. Biểu hiện sớm thường xuất hiện sau khi ăn từ 30 phút đến 2 giờ, tối đa là 6 giờ và biểu hiện muộn xuất hiện sau khi ăn từ 6 đến 40 giờ, trung bình 12 giờ. Mức độ ngộ độc tùy thuộc vào các loại nấm.
Nếu ăn phải nấm đỏ (hay còn gọi là nấm mặt trời), nấm mụn trắng (nấm tán da báo) sẽ bị cảm giác buồn ngủ, chóng mặt, khó chịu, ảo giác sảng, giật cơ, co cơ.
Ăn nấm mực, bệnh nhân thường ngộ độc nếu kèm uống rượu bia, sẽ bị đỏ ở mặt, cổ và có cảm giác bốc hoả, vã mồ hôi, trống ngực, nhịp tim nhanh, đau ngực, thở nhanh, khó thở, buồn nôn, nôn, đau đầu, hạ huyết áp.
Ngộ độc nấm phiến đốm chuông thì khó kiểm soát được vận động, dễ bị ảo giác, hoang tưởng, đồng tử (con ngươi mắt) giãn, kích thích vật vã, co giật.
Đặc biệt nếu ăn nấm lục (nấm độc xanh đen), ngộ độc thường có biểu hiện muộn. Từ 6 đến 40 giờ sau ăn, bệnh nhân mới nôn, đau bụng, ỉa chảy dữ dội và nhiều. Vào thời điểm này hầu hết chất độc đã vào máu. Sau 1-2 ngày, các biểu hiện tiêu hoá trên đỡ, người bệnh nghĩ là đã khỏi. Tuy nhiên, trên thực tế tình trạng ngộ độc vẫn tiếp diễn âm thầm ở các cơ quan khác. Và sau 3-4 ngày, bệnh nhân sẽ vàng mắt, vàng da, mệt mỏi, ăn kém, đái ít dần, phù, chảy máu nhiều nơi, hôn mê và tử vong.
Nếu bị ngộ độc nấm, bạn có thể sơ cứu bằng cách:
- Gây nôn (bằng biện pháp cơ học): Trong vòng vài giờ sau ăn nấm (tốt nhất trong giờ đầu tiên) nếu bệnh nhân trên 2 tuổi, tỉnh táo, chưa nôn nhiều.
- Uống than hoạt: Liều 1 gam/kg cân nặng người bệnh.
- Cho uống đủ nước, tốt nhất là dùng oresol.
- Nhanh chóng đưa người bệnh đến cơ sở y tế gần nhất.
- Nếu người bệnh hôn mê, co giật thì phải cho nằm nghiêng.
- Nếu người bệnh thở yếu, ngừng thở thì hà hơi thổi ngạt hoặc hô hấp nhân tạo bằng các phương tiện cấp cứu tại chỗ.
- Không tự về nhà trong 1-2 ngày đầu kể cả khi các biểu hiện ngộ độc ban đầu đã hết.
- Ngộ độc nấm loại biểu hiện muộn cần được điều trị tại các cơ sở y tế có phương tiện hồi sức tích cực tốt (thường tuyến tỉnh trở lên).
Phòng tránh ngộ độc nấm

– Chỉ sử dụng khi biết chắc chắn nấm ăn được
– Tuyệt đối không được ăn nấm lạ, nấm hoang dại kể cả nấm mầu trắng, nấm có đủ các phần của thể quả(mũ, phiến nấm, cuống, vòng cuống và bao gốc)đặc biệt là những loại nấm có đầy đủ vòng cuống, bao gốc thường là nấm độc.
– Không ăn thử nấm, dứt khoát loại bỏ nấm khi còn nghi ngờ
– Không hái nấm non chưa xòe mũ vì chưa bộc lộ hết đặc điểm cấu tạo khó nhận dạng nấm độc.
– Nấm tươi ăn được mới hái nên nấu ăn ngay, nếu để ôi, dập nát có thể hình thành độc tố mới gây ngộ độc.
– Không ăn nấm đã bị thối rữa, ôi thiu.
Xem thêm: Nhân diện các loại nấm thường gặp
Cuộc sống an toàn – Tổng hợp
Cấp cứu – sơ cứu kỹ năng Sinh tồn Sức khỏe xanh Thực phẩm xanh